福岡、太宰府の内科、糖尿病内科、甲状腺内科「えぐち内科」
甲状腺内科
ホルモンとは、指令が出たことを、体のスミズミに伝える物質です。生物界で有名なのは、甲状腺のホルモンはオタマジャクシが蛙に成長するのに必要です。甲状腺のホルモンは、蛙になるために、成長を身体のスミズミに伝えます。
また、話しは変わりますが、甲状腺を刺激するホルモンもあります。甲状腺を刺激するホルモンは、動物では四季を感じるホルモンとも言われます。動物は、春などのある特定の時期に繁殖活動を営みます。これは、冬から春になり、長い日ざしを眼から感じることで、春が来たと脳が感じ、甲状腺を刺激するホルモンを分泌します。これが脳内の視床下部という所に作用し、生殖腺が発達し、繁殖活動をします。
特に、鳥類は身体を軽くするために、生殖腺も決まった時期にしか発達させません。
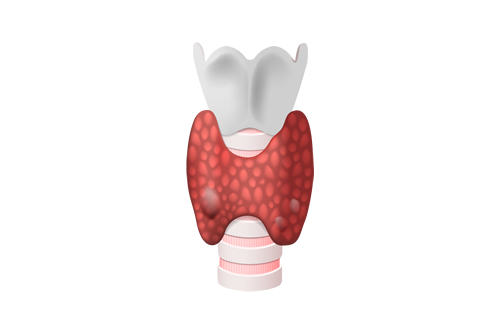
ヒトの甲状腺の機能は、甲状腺を刺激するホルモンと甲状腺ホルモンと身体でおおむね調節しています。甲状腺は、ヒトでは、首の前下方、喉仏の下に位置します。
ヨウ素を材料にして甲状腺ホルモンを作っています。甲状腺ホルモンには、F.T4(サイロキシン)とF.T3(トリヨードサイロニン)の2種類があります。甲状腺ホルモンは、F.T3が主に作用しますが、子供のころは身体や脳の成長や発達、大人になると代謝、お腹の動き、心拍、体温、生理周期、体重、交感神経、性格などを調節しているホルモンです。
甲状腺の病気には、主に甲状腺の機能が亢進したり低下したり、甲状腺機能の異常をきたす病気と甲状腺に腫瘍ができる甲状腺腫瘍の2種類があります。
また、話しは変わりますが、甲状腺を刺激するホルモンもあります。甲状腺を刺激するホルモンは、動物では四季を感じるホルモンとも言われます。動物は、春などのある特定の時期に繁殖活動を営みます。これは、冬から春になり、長い日ざしを眼から感じることで、春が来たと脳が感じ、甲状腺を刺激するホルモンを分泌します。これが脳内の視床下部という所に作用し、生殖腺が発達し、繁殖活動をします。
特に、鳥類は身体を軽くするために、生殖腺も決まった時期にしか発達させません。
ヒトの甲状腺の機能は、甲状腺を刺激するホルモンと甲状腺ホルモンと身体でおおむね調節しています。甲状腺は、ヒトでは、首の前下方、喉仏の下に位置します。
ヨウ素を材料にして甲状腺ホルモンを作っています。甲状腺ホルモンには、F.T4(サイロキシン)とF.T3(トリヨードサイロニン)の2種類があります。甲状腺ホルモンは、F.T3が主に作用しますが、子供のころは身体や脳の成長や発達、大人になると代謝、お腹の動き、心拍、体温、生理周期、体重、交感神経、性格などを調節しているホルモンです。
甲状腺の病気には、主に甲状腺の機能が亢進したり低下したり、甲状腺機能の異常をきたす病気と甲状腺に腫瘍ができる甲状腺腫瘍の2種類があります。
甲状腺機能が亢進する病気
バセドウ病(自己免疫)、プランマー病(腫瘍が甲状腺ホルモンを作る)、無痛性甲状腺炎(産後に多い)、亜急性甲状腺炎(これらは甲状腺の破壊が一過性に起きて、中にたまっているホルモンが血液中に放出され、症状が出ます)、やせ薬などがあります。甲状腺以外の原因では、妊娠性の甲状腺機能亢進症があります。これは、妊娠を維持するhCG(ヒト絨毛性ゴナドトロピン)というホルモンが甲状腺を刺激する事により起こります。
バセドウ病について
成因
甲状腺を無尽蔵に刺激し、甲状腺ホルモンを無尽蔵に産生する、甲状腺刺激ホルモン受容体抗体(TRAb)が体内で産生されることにより、発症します。家族内発生もあります。ストレス、睡眠不足、喫煙も環境の因子として関与しています。
免疫機序
アレルギー(5型)機序で起こります。抗体は、免疫細胞のB細胞系より産生され、免疫を抑える制御性T細胞の異常が原因です。
症状
血液中の甲状腺ホルモンが過剰になると、甲状腺ホルモンの中毒症状が出ます。中毒症状は、脈が速くなり、動悸、発汗が増加し、手や指の振るえがあり、息切れや全身倦怠感、皮膚に汗をかきやすい、下痢、体重減少などがでます。
治療
薬を飲む内服治療では、抗甲状腺薬(メチマゾール、プロピオチオウラシル)、ヨウ素の投与(ヨウ化カリウム丸)、脈を抑えるβ遮断薬(メインテート)があります。他に、放射線治療(アイソトープ治療)、手術療法などがあります。抗甲状腺薬は、バセドウ病患者さんのほぼ皆さんに内服可能ですが、まれに副作用が出る事があります。副作用が重いこともありますので、緊急の場合以外は、甲状腺刺激ホルモン受容体抗体の結果を見てから開始することとしております。最初は、副作用の少ないヨウ化カリウム丸、脈を抑えるβ遮断薬を開始します。
放射線治療の適応は、19歳以上、妊婦・授乳婦ではない人です。甲状腺はヨウ素を材料にして、甲状腺ホルモンを作りますが、ヨウ素の放射性同位体のカプセルを内服することで、甲状腺に放射性同位体が集積し、甲状腺を破壊する治療です。放射性同位体カプセル内服後4か月で治療は完了しますが、多くは甲状腺機能低下症になる事が多いです。いい効果と思いますが、甲状腺機能低下症の治療薬の内服(レボチロキシン)が必要になります。難点は、放射線治療を施行している施設が少ない(久留米大学病院など)、甲状腺眼症が増悪しやすい、避妊が半年~1年必要という欠点はあります。
手術療法は、腫瘍を合併している人(特に悪性)、甲状腺が巨大で内服治療でも治りにくい(難治性)、早期に完治を希望される方、抗甲状腺薬で副作用が出て使用できない方などが適応です。身体に侵襲は加わりますが、1週間~2週間程度の入院です。
抗甲状腺薬の副作用には、蕁麻疹や皮疹、無顆粒球症、血尿や呼吸困難などの症状が出るMPO-ANCA関連血管炎、肝障害、リウマチのような関節痛が出たりする症状、関節炎、脱毛などがあります。無顆粒球症は、白血球が突然少なくなり、体の抵抗力がなくなるので、重篤な肺炎や感染症などを引き起こすので注意が必要です。抗甲状腺薬投与中に、発熱、悪寒、咳、倦怠感がある場合は必ず採血をすることを勧められております。この無顆粒球症は抗甲状腺薬投薬後2か月以内に起こりやすいので、患者さんには負担をおかけしますが、投与2か月以内は2週間に1回採血で白血球や肝機能、腎機能、検尿をチェックするように取り決めがあります。
放射線治療の適応は、19歳以上、妊婦・授乳婦ではない人です。甲状腺はヨウ素を材料にして、甲状腺ホルモンを作りますが、ヨウ素の放射性同位体のカプセルを内服することで、甲状腺に放射性同位体が集積し、甲状腺を破壊する治療です。放射性同位体カプセル内服後4か月で治療は完了しますが、多くは甲状腺機能低下症になる事が多いです。いい効果と思いますが、甲状腺機能低下症の治療薬の内服(レボチロキシン)が必要になります。難点は、放射線治療を施行している施設が少ない(久留米大学病院など)、甲状腺眼症が増悪しやすい、避妊が半年~1年必要という欠点はあります。
手術療法は、腫瘍を合併している人(特に悪性)、甲状腺が巨大で内服治療でも治りにくい(難治性)、早期に完治を希望される方、抗甲状腺薬で副作用が出て使用できない方などが適応です。身体に侵襲は加わりますが、1週間~2週間程度の入院です。
抗甲状腺薬の副作用には、蕁麻疹や皮疹、無顆粒球症、血尿や呼吸困難などの症状が出るMPO-ANCA関連血管炎、肝障害、リウマチのような関節痛が出たりする症状、関節炎、脱毛などがあります。無顆粒球症は、白血球が突然少なくなり、体の抵抗力がなくなるので、重篤な肺炎や感染症などを引き起こすので注意が必要です。抗甲状腺薬投与中に、発熱、悪寒、咳、倦怠感がある場合は必ず採血をすることを勧められております。この無顆粒球症は抗甲状腺薬投薬後2か月以内に起こりやすいので、患者さんには負担をおかけしますが、投与2か月以内は2週間に1回採血で白血球や肝機能、腎機能、検尿をチェックするように取り決めがあります。
妊娠や授乳中のバセドウ病の方は薬に注意が必要です
妊娠初期の抗甲状腺薬は注意が必要です。妊娠初期のメチマゾールの投与にて、児の頭皮の欠損や先天性食道閉鎖、臍帯の異常などのメチマゾール奇形症候群の報告があります。必ず起こるわけではありません。頻度が多くなるということですが、なるべく妊娠は計画妊娠を行い、プロピオチオウラシルやヨウ化カリウム丸に変更してからの妊娠をお勧めします。
授乳中は、ヨウ化カリウム丸は母乳を介して児に移行しますので、児の甲状腺機能低下症をおこすことがあり、使用禁忌となっております。プロピオチオウラシルは、メチマゾールに比較して母乳中に出るプロピオチオウラシルの量が1/10なので授乳中はプロピオチオウラシルをお勧めします。プロピオチオウラシルは、6錠まで、メチマゾールは2錠までだと児の甲状腺異常は来しにくいです。
授乳中は、ヨウ化カリウム丸は母乳を介して児に移行しますので、児の甲状腺機能低下症をおこすことがあり、使用禁忌となっております。プロピオチオウラシルは、メチマゾールに比較して母乳中に出るプロピオチオウラシルの量が1/10なので授乳中はプロピオチオウラシルをお勧めします。プロピオチオウラシルは、6錠まで、メチマゾールは2錠までだと児の甲状腺異常は来しにくいです。
特殊なバセドウ病の合併症
●甲状腺眼症
バセドウ病の治療中に、眼の後ろの筋肉や脂肪が腫れることにより、瞼の腫れ、眼の結膜の充血、涙が止まらない流涙、眼の突出、2重に見える複視、視力低下、角膜障害が起こることがあります。軽症な甲状腺眼症は、セレンが多く入った食事(鰹節など)をすると軽減すると言われますが、重症な甲状腺眼症は、炎症を抑えるステロイド治療が必要になることがあります。特にステロイドの点滴治療(メチルプレドニゾロンパルス療法)は、副作用が多く、投与前検査をしっかり行う必要があり、入院加療が必要です(久留米大学病院など)。
●心房細動
バセドウ病の脈が速い期間が長くなると心臓の壁が震えるような不整脈が起こることがあります。年齢が高くなるほど起こりやすくなります。多くは甲状腺機能が安定すると一過性に治まります。この不整脈により、心臓がばてることにより、心不全になる事もあります。心房細動で心臓に血栓ができやすくなるので、抗凝固薬で血液をサラサラにしないと、心臓内に血栓ができ、これが脳にいくと脳塞栓になったりします。早めに治療を行いましょう。
甲状腺機能が低下する病気
血液中の甲状腺ホルモンが少なくなると、甲状腺機能が低下します。脈が遅くなる、寒がり、抜け毛が増える、押してもへこまないむくみ、皮膚の乾燥、便秘、体重が減らないなどの症状が出ます。
慢性甲状腺炎(自己免疫)、海藻類(ヨウ素)の摂取過剰に伴う甲状腺機能低下症(一過性で、ヨウ素の摂取制限で回復します)、甲状腺の治療後の低下症(手術、バセドウ病放射線治療後)。先天性の低下症(クレチン症、無甲状腺)もありますが、生まれたときにスクリーニング検査を行いますので、成人で発見されることはないです。
慢性甲状腺炎(自己免疫)、海藻類(ヨウ素)の摂取過剰に伴う甲状腺機能低下症(一過性で、ヨウ素の摂取制限で回復します)、甲状腺の治療後の低下症(手術、バセドウ病放射線治療後)。先天性の低下症(クレチン症、無甲状腺)もありますが、生まれたときにスクリーニング検査を行いますので、成人で発見されることはないです。
慢性甲状腺炎について
豆知識
慢性甲状腺炎は、橋本病ともいいますが、1912年に九州大学の橋本策先生が、ドイツの雑誌に甲状腺に炎症細胞が浸潤し、甲状腺の機能が低下すると世界で初めて報告されました。橋本策先生の名前がつきました。
免疫機序
アレルギー(2型)機序で、甲状腺を破壊する抗甲状腺ペルオキシダーゼ(TPO)抗体、抗サイログロブリン(Tg)抗体が免疫細胞より作られることにより、甲状腺のホルモンが低下します。
症状
主な症状は、きつさ、体重増加、低体温、徐脈、低血圧、寒がり、便秘、食欲低下、声が枯れる(嗄声)、発汗の減少、皮膚の乾燥、髪の脱毛、記銘力低下、計算力低下、言語緩慢、活動性低下、過多月経、無月経、乳汁漏出。稀に、難聴、めまい、舌の肥大、こむら返り、眉毛外1/3の脱毛などが起こります。気になる症状がありましたら、早めに受診しましょう。
これから妊娠を考える方へ
甲状腺機能低下症は、不妊症の原因になることがあります。採血でわかりますので、症状がある場合は、ご相談下さい。
治療
採血で、甲状腺機能が低下していれば、甲状腺ホルモンの補充を行います。レボチロキシン(商品名:チラーヂン)といいます。甲状腺の機能を正常に近づけます。薬の副作用として、脈がやや速めになるため(正常に近づく)、高齢で、高脂血症や高血圧症や糖尿病など動脈硬化症の危険因子のある患者さんは、狭心症を誘発することがあります。心電図などで心機能の評価が必要です。また、採血で身体の塩分(血性Na)や血糖が低めの方は、副腎という腎臓の上にある臓器の低下が隠れているかもしれません。レボチロキシンを先に内服することで、副腎の機能低下を起こすことがあり、注意が必要となります。レボチロキシンは、併用注意薬があります。高脂血症治療薬(コレスチラミン、コレスチミド)、鉄剤(クエン酸第一鉄ナトリウム、硫酸鉄、溶性ピロリン酸第2鉄)、胃炎治療剤(スクラルファート水和物、複合制酸薬)、高P血症治療薬(セベラマー塩酸塩、炭酸ランタン水和物)これらと併用すると吸収が悪くなります。
甲状腺の腫瘍
甲状腺の腫瘍は、良性の腫瘍と悪性の腫瘍と2種類あります。95%が良性です。甲状腺超音波検査と穿刺吸引細胞診などを組み合わせるとおおよそ診断がつきます。
良性腫瘍には、腺腫様甲状腺腫、甲状腺嚢胞、濾胞腺腫、プランマー病があります。
悪性腫瘍には、甲状腺乳頭腺癌、甲状腺濾胞腺癌、甲状腺髄様癌、甲状腺未分化癌、甲状腺悪性リンパ腫があります。
良性腫瘍には、腺腫様甲状腺腫、甲状腺嚢胞、濾胞腺腫、プランマー病があります。
悪性腫瘍には、甲状腺乳頭腺癌、甲状腺濾胞腺癌、甲状腺髄様癌、甲状腺未分化癌、甲状腺悪性リンパ腫があります。
腺腫様甲状腺腫、濾胞腺腫
腺腫様甲状腺腫と濾胞腺腫は、甲状腺内に結節ができ、甲状腺の細胞の過形成です。症状はほとんどありません。健診で前頚部の腫れを触知されたり、家族や近所の人に前頚部が腫れているといった感じで偶然発見されることが多いです。検査は、超音波検査が一番よくわかりますので、超音波検査を行います。時々大きくなるものがありますので、3~6か月に1回程度経過観察を行います。悪性との鑑別が難しい時は、穿刺吸引細胞診といって、甲状腺の腫瘍に注射よりも細い針を刺して、細胞を取ることがあります。
甲状腺嚢胞
甲状腺の中に液体成分の貯留した袋状のものができます。液体成分は、古い血液成分や出血、組織液、ゼリー状の液体など様々です。症状はあまりありませんが、嚢胞の袋は、甲状腺の組織とは少し違い、脆い部分があり、急にさけると中で出血したりします。この時は、嚢胞の部分が急に腫れ、痛みを伴うことがあります。痛みは、数日で治まります。多くの場合、治療は不要ですので、6か月~1年に1回程度超音波検査にて経過観察を行います。
プランマー病
甲状腺ホルモンを産生する腫瘍です。バセドウ病とは違い、甲状腺刺激ホルモン受容体抗体は血液中より検出されません。採血、超音波検査とシンチグラフィーで診断をつけます。根治療法は手術療法になりますが、手術療法が難しい方は、放射線治療(アイソトープ治療)を行います。また、甲状腺機能亢進症状を安定させるために、ヨウ化カリウム丸の投与を行うこともあります。
甲状腺乳頭腺癌
甲状腺乳頭腺癌は、甲状腺の悪性腫瘍の90%以上を占めています。症状として、痛みはあまりないことが多く、甲状腺の腫大を指摘されることが多いです。男女比は、1:8で女性に多く、若年~中年に多いです。緩所に大きくなります。頚部へのリンパ節転移が多いです。超音波検査や穿刺吸引細胞診を行います。治療は、手術療法を行います。5年生存率、10年生存率は90%以上と予後良好なことが多いです。一部に、家族内に多発する遺伝性の甲状腺乳頭腺癌の報告もあります。
甲状腺濾胞腺癌
濾胞腺癌は、甲状腺の悪性腫瘍の5%です。超音波検査で、濾胞腺腫と鑑別が難しいですが、大きさが大きい、低エコーが強い、縦に大きい腫瘍、形がいびつな腫瘍、エラストグラフィーという固さを見る検査で固いと疑います。血液検査で、サイログロブリンの値が高い場合も疑います。穿刺吸引細胞診では、良性か悪性の診断が困難です。濾胞腺癌を疑う場合は、外科の先生をご紹介いたします。こちらも緩所に大きくなり、10年生存率は、85%以上で、予後は比較的良好です。
甲状腺髄様癌
髄様癌は、甲状腺の悪性腫瘍の1~2%で、非常に少ないです。この腫瘍の1/3(40%)は遺伝性であり、他の臓器の腫瘍を併発(多発性内分泌腺腫症)することもあります。御家族の検索が必要な場合もあります。甲状腺の濾胞細胞ではなく、傍濾胞細胞のC細胞より発生します。C細胞は、甲状腺の上1/3に多いことより、甲状腺の上の方に多く発生します。緩所に大きくなります。採血で、血液中のカルシトニンやCEAを測定し、超音波検査、穿刺吸引細胞診と合わせて診断が可能となります。
悪性リンパ腫
橋本病を背景に発生します。甲状腺の悪性腫瘍の2.5%程度で、比較的まれな疾患です。60歳代の中高年女性に多いです。甲状腺内部の腫瘍として発見される事があります。超音波検査で、低エコーが強いことが多いです。採血や穿刺吸引細胞診で診断がつきます。治療方針は、耳鼻咽喉科や血液内科と相談して行うことが多いです。
甲状腺未分化癌
未分化癌は、甲状腺の悪性腫瘍の1~2%と稀です。60歳以上に多く、頚部が前から腫れていたが、最近急速に大きくなったと言われることが多いです。乳頭腺癌や濾胞腺癌が長年存在すると、突然腫瘍の性質がかわり、未分化転化すると言われています。非常に進行が早く、1年生存率が20%以下です。超音波診断では、大きな甲状腺の腫瘍があり、周囲へ浸潤傾向を示し、リンパ節転移などを伴います。早期に発見して、手術療法が原則ですが、分子標的治療や化学療法、放射線治療を組み合わせ、5年生存率は少しずつ改善してきています。
当院は、日本甲状腺学会により認定専門医施設に認定されたクリニックです
認定専門医施設とは、
■日本甲状腺学会認定専門医を有する医師が在籍していること
■甲状腺専門外来の症例があること
■甲状腺診療に必要な専門検査設備があること
の条件を満たす病医院に認定される施設資格です。
■日本甲状腺学会認定専門医を有する医師が在籍していること
■甲状腺専門外来の症例があること
■甲状腺診療に必要な専門検査設備があること
の条件を満たす病医院に認定される施設資格です。